1. Tổng quan về bệnh suy tuỷ xương
Tủy xương là nơi tạo ra các loại tế bào máu bao gồm bạch cầu, hồng cầu và tiểu cầu. Bạch cầu trưởng thành, đặc biệt là bạch cầu hạt trung tính có vai trò bảo vệ cơ thể chống lại các tác nhân gây nhiễm như vi trùng, vi rút, ký sinh trùng. Hồng cầu trưởng thành giúp đem oxy tới các mô trong cơ thể.
Tiểu cầu có vai trò trong quá trình đông (cầm) máu.
Suy tủy xương là một hội chứng lâm sàng được biểu hiện như giảm hồng cầu, bạch cầu hạt và tiểu cầu trong máu, đồng thời tủy xương bị thay thế bằng mô mỡ và giảm các tế bào đầu dòng tạo máu. Đó là tình trạng chức năng tủy xương bị suy giảm.
Năm 1888, bác sĩ người Đức Paul Ehrlich mô tả trường hợp bệnh suy tủy đầu tiên. Năm 1904, bác sĩ người Pháp Anatole Chauffard đặt tên bệnh là suy tủy.
Bệnh gặp ở khắp nơi trên thế giới, tỉ lệ mắc bệnh thay đổi tùy vùng. Ở nước ta, bệnh suy tủy chiếm xuất độ thứ ba trong các bệnh lý về máu và hệ tạo máu, sau ung thư máu cấp và xuất huyết giảm tiểu cầu.
Hàng năm trên thế giới có khoảng 2-5 trường hợp bệnh mới trong một triệu dân trong một năm. Tỉ lệ bệnh cao nhất ở tuổi 15-25, kế đến là 65-69 tuổi. Tỉ lệ bệnh tương đương giữa nam và nữ.
Hình ảnh bệnh suy tủy xương
2. Nguyên nhân bệnh suy tuỷ xương
Có nhiều nguyên nhân dẫn đến bệnh suy tuỷ xương trong đó có có thể do di truyền hoặc mắc phải. Các nghiên cứu cho thấy suy tuỷ xương do một số bệnh di truyền như: Bệnh Fanconi; Hội chứng Shwachman-Diamond; Rối loạn tạo sừng bẩm sinh; Hội chứng Diamond-Blackfan...
Bệnh suy tuỷ xương còn do một số thuốc thông dụng như thuốc giảm đau, kháng viêm, hạ áp, chống loạn nhịp, kháng giáp, kháng sinh đặc biệt là chloramphenicol...
Các hóa chất nếu tiếp xúc cũng có thể dẫn đến mắc bệnh suy tuỷ xương. Ngoài ra, nhiễm siêu vi và một số bệnh rối loạn tự miễn (bệnh tuyến giáp miễn dịch, viêm khớp dạng thấp, lupus…)… cũng có thể là nguyên nhân dẫn đến suy tuỷ xương. Tuy nhiên, khoảng 70% các trường hợp là không tìm ra nguyên nhân.
3. Triệu chứng nhận biết suy tủy xương
Các triệu chứng khởi đầu của suy tủy có thể diễn tiến từ từ, biểu hiện tùy theo độ nặng của bệnh. Trong đó có các biểu hiện như: Người bệnh sẽ có tình trạng thiếu máu nên da xanh xao, mệt mỏi, khó thở…
Triệu chứng dễ nhận thấy là tình trạng giảm tiểu cầu nên khi đó người bệnh sẽ có biểu hiện xuất huyết dưới da , chảy máu niêm mạc răng miệng, rong kinh…Một số biểu hiện khác là người bệnh sẽ sốt, ớn lạnh, viêm họng, nhiễm trùng tái diễn… Nếu nguyên nhân di truyền: kèm theo một số bất thường khác như lùn, bất thường sắc tố da, khuyết tật xương, bất thường da, móng và các cơ quan…
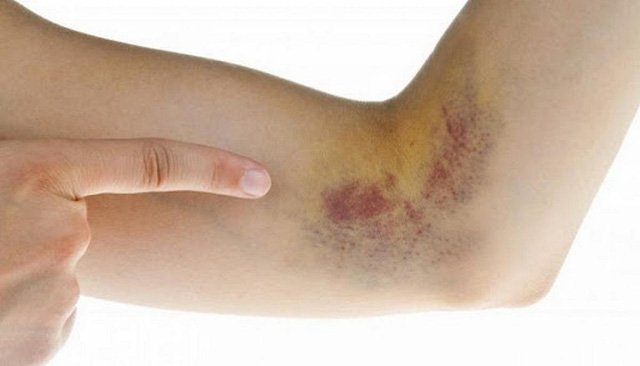
Xuất huyết dưới da là một trong những biểu hiện của bệnh suy tuỷ xương
4. Chẩn đoán suy tủy xương
Để chẩn đoán suy tuỷ xương ngoài các biểu hiện lâm sàng các bác sĩ sẽ chỉ định xét nghiệm máu, xét nghiệm tủy (mật độ tế bào tủy giảm theo nhiều mức độ khác nhau.
Tủy hút điển hình chứa nhiều hạt tủy với khoang trống chứa mỡ và rất ít các tế bào máu…) và sinh thiết tủy ( là xét nghiệm bắt buộc để chẩn đoán xác định. Tủy nghèo tế bào, nhiều mô mỡ và mô liên kết). Ngoài ra còn có phân tích di truyền học tế bào bình thường, MRI giúp phân biệt tủy mỡ và các tế bào tạo máu.
5. Điều trị suy tủy xương
Tuỳ theo từng cá nhân cụ thể mà các bác sĩ sẽ có chỉ định cụ thể. Đối với trường hợp tìm được nguyên nhân thì điều trị theo nguyên nhân. Cần loại bỏ các nguyên nhân nghi ngờ gây ra bệnh (hóa chất, tia xạ …), không sử dụng những thuốc có thể gây suy tủy.
Điều trị đặc hiệu gồm ghép tủy (ghép tế bào gốc tạo máu từ anh chị em ruột phù hợp HLA có thể chữa khỏi suy tủy hoặc máu cuống rốn là nguồn tế bào gốc dùng ghép cho trẻ em).
Ngoài ra cần kiểm soát nhiễm trùng, người bệnh nằm phòng sạch, cách ly với người bệnh nhiễm trùng khác, đeo khẩu trang và rửa tay với xà phòng diệt khuẩn. Khi có nhiễm khuẩn người bệnh cần được dùng kháng sinh phổ rộng sớm đồng thời với việc phân lập vi khuẩn hoặc nấm.
Cắt lách: Không làm tăng sự tạo máu, nhưng làm tăng bạch cầu hạt trung tính và tiểu cầu, đồng thời cải thiện đời sống hồng cầu và tiểu cầu truyền vào. Ngày nay hiếm áp dụng.
6. Tiến triển và tiên lượng
Suy tủy xương thể nặng có tỷ lệ tử vong 25% trong vòng 4 tháng đầu và 50% trong vòng 1 năm nếu bệnh nhân không được ghép tủy. Ghép tế bào gốc có tỷ lệ đáp ứng chung khoảng 70%. Điều trị thuốc ức chế miễn dịch cho kết quả tương tự ghép tủy trong suy tủy vô căn hay do thuốc, nhưng sau 10 năm thì 40% số người bệnh này tiến triển thành bệnh đái huyết sắc tố kịch phát ban đêm, rối loạn sinh tủy, bạch cầu cấp dòng tủy.
7. Lời khuyên của thầy thuốc
Khi bị suy tuỷ xương bệnh nhân cần tuân thủ đúng theo lịch hẹn khám của bác sĩ điều trị, không nên tái khám quá hẹn để tránh hiện tượng thiếu máu nhiều. Khi có các biểu hiện bất thường như sốt, chảy máu, mệt mỏi khác thường nên đi khám lại ngay.
Tuyệt đối không sử dụng thuốc theo mách bảo, thuốc nam chưa có kiểm chứng vì cho đến hiện tại vẫn chưa có phương pháp hoặc thuốc nam nào chứng minh được tính hữu hiệu trong điều trị suy tuỷ xương nên phương pháp điều trị này không được khuyến cáo cho người bệnh.
Ngoài ra, chế độ ăn của bệnh nhân phải đảm bảo vệ sinh mức cao nhất để tránh nhiễm trùng nên. Thức ăn nên được nấu chín và không để tồn lưu quá thời gian cho phép. Người bệnh nên ăn thức ăn mềm, dễ tiêu.
Chế độ ăn nên cân đối về dinh dưỡng. Tránh ăn quá nhiều muối, mỡ và tinh bột do trong quá trình điều trị có sử dụng corticoid có nguy cơ tăng cân và các dụng phụ khác.
Hạn chế thức ăn chứa nhiều sắt như các loại thịt đỏ, rau có màu xanh đậm. Nên sử dụng các loại thịt trắng, rau có màu đỏ, trắng hoặc vàng.
Để phòng bệnh cần hạn chế tiếp xúc với các nguồn tác nhân gây nguy cơ bệnh như: virus, hóa chất độc hai, thuốc trừ sâu, diệt cỏ. Ăn uống khoa học, thường xuyên thể dục thể thao. Thăm khám sức khỏe định kỳ 6 tháng- 1 năm/lần để có thể phát hiện sớm các bất thường trong cơ thể.





