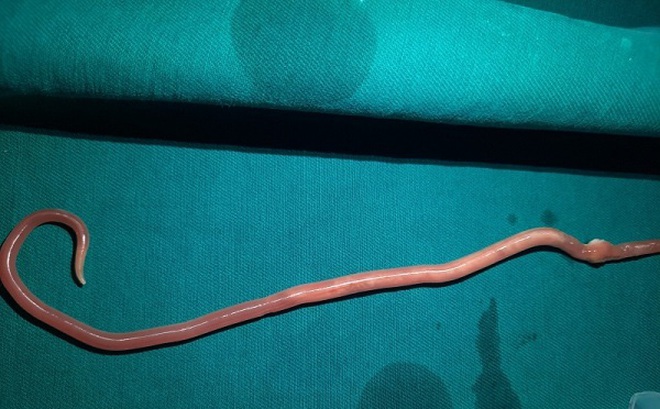
Bệnh nhân Vàng A.C (31 tuổi, tỉnh Yên Bái) nhập viện trong tình trạng đau bụng từng cơn vùng thượng vị, buồn nôn và nôn ra thức ăn. Qua thăm khám lâm sàng và thực hiện các xét nghiệm cận lâm sàng, siêu âm, xquang, các bác sĩ phát hiện bệnh nhân bị giun đường mật. Bệnh nhân được hội chẩn chuyên khoa và thống nhất chỉ định nội soi mật tụy ngược dòng (ERCP) lấy giun đường mật.
Quá trình nội soi chụp đường mật, các bác sĩ đã cắt cơ oddi và dùng bóng kéo khảo sát từ ống gan chung xuống tá tràng lấy được giun đũa dài khoảng 25cm. Thủ thuật kết thúc an toàn sau khi các bác sĩ đã bơm rửa lại đường mật, kiểm tra dịch mật trong thoát ra tốt. Sau can thiệp ERCP, tình trạng người bệnh ổn định, không còn đau bụng và có thể xuất viện sau 24h theo dõi.
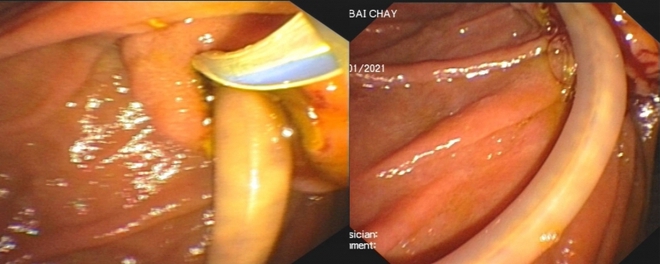
Nội soi gắp giun đũa “khủng” chui vào đường mật.
Trước đó, Khoa thăm dò chức năng, Bệnh viện Bãi Cháy đã thực hiện nội soi mật tụy ngược dòng (ERCP) thành công gắp 50 con sán lá gan sống trong ống mật chủ của bệnh nhân Nguyễn V.C (52 tuổi, trú tại TX Quảng Yên, Quảng Ninh).
Theo GS Nguyễn Văn Đề - nguyên Chủ nhiệm Bộ môn Ký sinh trùng, trường Đại học Y Hà Nội bệnh giun - sán là bệnh lây truyền từ động vật, thực vật sang người. Có hàng trăm loài giun – sán gây bệnh ở người, động vật và thực vật. Ấu trùng giun – sán có thể sống ký sinh ở bất cứ vị trí nào trên cơ thể người như não, tim, phổi, gan, thận, mạch máu, bạch huyết, đầu, mặt, cổ, mắt, vùng bụng, vùng lưng, phúc mạc, dây thần kinh, tủy sống…
Mọi lứa tuổi đều có thể nhiễm và mắc bệnh giun – sán, từ trẻ sơ sinh, phụ nữ có thai đến các cụ già. Biến chứng của bệnh giun – sán rất nặng nề như liệt nửa người, nhức đầu kéo dài, rối loạn tâm thần, phù não, mất khả năng nhìn, mù mắt, viêm não, xuất huyết não, phù phổi, ho ra máu, ngừng tim đột ngột, đột tử, viêm ruột, thủng ruột, viêm phúc mạc, đái ra máu...
Hiện nay, trên thế giới cũng như ở Việt Nam, chưa có một loại thuốc đặc hiệu nào điều trị cho tất cả các bệnh giun – sán. Mỗi loại thuốc chỉ có thể điều trị cho một vài loại giun – sán nhất định.
Giun đũa cũng là loài ký sinh trùng mà người Việt mắc nhiều nhất. Loài ký sinh trùng này thường không lây truyền từ người sang người. Người bị giun do ăn phải trứng giun đũa tiếp xúc với nước, thức ăn hoặc tay nhiễm bẩn.
Ấu trùng giun sẽ di chuyển từ ruột đến những bộ phận khác trong cơ thể, ví dụ như phổi. Sau đó chúng quay trở về ruột và đẻ trứng.
Giun đũa không điều trị kịp thời có thể gây ra giun chui ống mật là một biến chứng của tình trạng nhiễm giun trong đường tiêu hóa, khi mật độ giun tăng lên với số lượng lớn.
Giun ký sinh ở ruột non có thể di chuyển ngược lên tá tràng đến cơ vòng oddi và lọt vào ống mật chủ, ống gan chung, ống túi mật và hệ thống đường mật trong gan. Giun chui ống mật có thể dẫn tới nhiễm trùng đường mật, áp xe gan, áp xe đường mật. Nguy hiểm nhất là nhiễm trùng huyết dẫn đến suy gan, suy thận cấp, sốc nhiễm trùng nặng…có nguy cơ tử vong.
Theo GS Đề, triệu chứng thường gặp của giun chui ống mật là cơn đau bụng dữ dội ở vùng thượng vị làm cho toát mồ hôi, mặt tái xanh, tái nhợt, vật vã, quằn quại, đau từng cơn, buồn nôn, sốt, người mệt mỏi, cáu gắt…
Khi gặp các biểu hiện này, người bệnh cần đến cơ sở y tế có trang thiết bị, đội ngũ bác sĩ chuyên khoa để thăm khám, chẩn đoán, điều trị kịp thời, hạn chế biến chứng nguy hiểm.
Để phòng tránh giun chui ống mật, GS Đề cho biết mọi người nên thực hiện ăn chín, uống sôi, không nên ăn các loại thực phẩm tươi sống chưa qua chế biến; hạn chế ăn rau sống, chỉ ăn khi mua ở nơi đảm bảo và vệ sinh rửa rau sạch đúng quy trình; tăng cường vệ sinh môi trường, giữ gìn nơi ở sạch sẽ; tẩy giun định kỳ 6 tháng một lần…