Theo PGS-TS Lương Ngọc Khuê, Tiểu ban điều trị bệnh Covid-19 tại Việt Nam cho biết hiện bệnh nhân 91 là bệnh nhân nặng nhất trong số 283 bệnh nhân nhiễm Covid-19. Bệnh nhân đã có 56 ngày nằm viện và 36 ngày chạy ECMO. Các bác sĩ tại Việt Nam đã cố gắng tối đa trong quá trình điều trị cho BN91.
PGS Khuê cho biết ghép tạng là phương pháp điều trị cuối cùng với hy vọng giành lại sự sống cho bệnh nhân.
GS.TS Nguyễn Văn Kính - Chủ tịch Hội đồng Chuyên môn điều trị Covid-19 cho biết bệnh nhân số 91 đang trong tình trạng 2 phổi đông đặc. Do vậy, việc sử dụng máy thở không còn hiệu quả, bệnh nhân phụ thuộc hoàn toàn vào ECMO. Tuy nhiên, khi phổi không hoạt động thì nguy cơ phổi trở thành "ổ vi khuẩn".
Về việc ghép phổi, chuyên gia này cho rằng phổi của bệnh nhân này rất xấu, các cơ quan khác cũng tổn thương, khả năng ghép phổi và tỷ lệ thành công cũng không chắc chắn. Hiện nay, bệnh nhân số 91 đã âm tính, hội đồng chuyên môn đang xem xét khả năng chuyển tới Bệnh viện Chợ Rẫy để điều trị nội khoa tích cực và đánh giá khả năng ghép phổi.
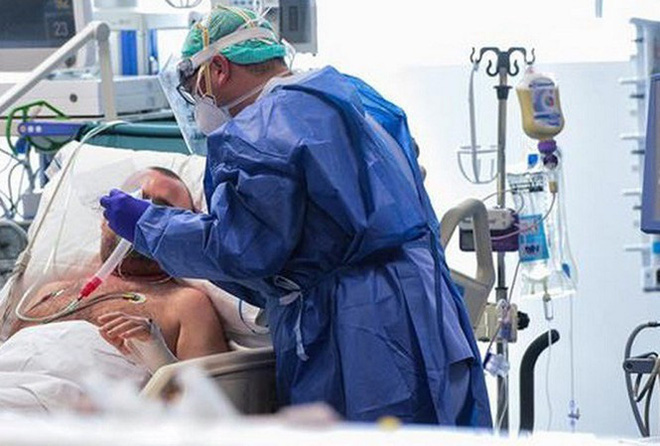
Bệnh nhân số 91 vẫn đang được điều trị tích cực chờ ghép phổi
Được biết hiện đã có 20 người tình nguyên đăng ký hiến phổi cứu phi công người Anh. Tuy nhiên, một bác sĩ chuyên khoa hồi sức cho rằng khả năng ghép phổi khó vì phổi của bệnh nhân này đông đặc như gan không còn mô xốp, phế nang.
Thông thường ghép phổi được chỉ định cho những bệnh nhân mắc bệnh lý về phổi như tắc nghẽn phổi mãn tính, xơ phổi, xơ nang phổi, ghép tim phổi do biến chứng bệnh tim và tăng áp động mạch phổi. Tuy nhiên bệnh nhân chỉ định ghép phải được đảm bảo có nhóm máu và bộ tương hợp gen.
Các trường hợp không được chỉ định có kèm theo bệnh tim hoặc gan hoặc thận nặng, nghiện rượu hoặc ma túy, nhiễm trùng chưa được khống chế, ung thư. Các trường hợp bệnh nhân không bỏ được thuốc lá cũng không được ưu tiên ghép phổi.
Đối với bệnh nhân số 91, chuyên gia cấp cứu bệnh truyền nhiễm khác cũng nhận định ghép phổi là cơ hội cuối cùng của bệnh nhân 91. Tuy nhiên, cần có tạng để ghép ngay. Nhưng với bệnh nhân số 91 phải tìm được lá phổi tương thích. Hiện bệnh nhân là người Châu Âu, kích thước phổi sẽ lớn hơn người Việt nên tìm lá phổi tương thích các chỉ số, kích thước sẽ lâu hơn.
Ghép phổi là kỹ thuật cực khó
PGS Nguyễn Hữu Ước – giám đốc Trung tâm phẫu thuật lồng ngực, BV Việt Đức- Hà Nội chia sẻ, trong các phương pháp ghép tạng thì ghép phổi được coi là khó nhất. Cần phải chọn bệnh nhân, phải có chỉ định đúng, phải chuẩn bị đầy đủ cả về lực lượng, nhân lực, vật lực, có sở vật chất.
Phổi rất dễ gây nhiễm trùng. Khi mổ cho bệnh nhân phóng tích phổi cũng khó vì phổi đã tổn thương, dính nát, khả năng nhiễm trùng rất lớn.
Hầu như các bệnh nhân được chỉ định ghép phổi đã có các bệnh lý cũ thậm chí đã được phẫu thuật, chính những điều này làm cho ghép phổi càng khó hơn.

Các chuyên gia thảo luận về việc cứu bệnh nhân số 91
Bảo quản phổi để ghép cũng khó hơn tạng khác vì không phải cứ bơm máu vào tạng là xong. Phổi phải bơm máu ngược dòng, xuôi dòng, tĩnh mạch, động mạch kiểm soát áp lực để không tổn thương phổi.
Về kỹ thuật ghép phổi của Việt Nam không thua kém gì với các nước trên thế giới, tiên lượng ghép phổi của Việt Nam cũng như trên thế giới vẫn chỉ đạt mức tốt, khá là 50 % và trong thời gian nó sẽ hư hỏng vì phổi là tạng dễ nhiễm khuẩn, thời gian hậu phẫu kéo dài.
Việt Nam làm chủ kỹ thuật nhưng đến nay 5 ca ghép phổi thì 3 người còn sống.
Các biến chứng của ghép phổi gồm chảy máu, nhiễm trùng, tắc các mạch máu đi đến phổi mới (một hay hai bên), tắc các đường thở, phù phổi nặng (dịch trong phổi), các cục máu đông.
Thải ghép là nguy cơ lớn nhất của ghép. Để cho tạng tiếp tục sống trong cơ thể mới, dùng các thuốc để đánh lừa hệ miễn dịch thôi tấn công vào tạng ghép. Tuy nhiên, các thuốc dùng để đề phòng và xử lý thải ghép có nhiều tác dụng phụ.




