
Dưới đây là câu chuyện có thực, xảy ra ở Nhật Bản.
Tại khoa Hô hấp của một bệnh viện tổng quát. Bệnh nhân là một cô giáo 61 tuổi bị ung thư phổi loại không tế bào nhỏ, giai đoạn 4 đang điều trị hóa trị toàn thân. Từ 3 tuần trước cô cảm thấy khó di chuyển và khó phát âm. Xét nghiệm hình ảnh cho thấy khối u đã di căn lên não. Cô vừa nhập viện để xạ trị lên não nhằm kiểm soát khối u.
Khó khăn khi nói khiến cho hầu hết giao tiếp giữa cô và nhân viên y tế đều chỉ dựa vào cách gật đầu hoặc lắc đầu. Vì cô cũng gần như liệt giường, y tá phải vào trở người 2-3 tiếng một lần để chống loét do nằm một chỗ quá lâu. Do thời gian còn lại được dự báo là tầm vài tháng, các bác sĩ cũng đã bàn bạc và chuẩn bị giới thiệu cô về một cơ sở y tế gần nhà để chăm sóc cuối đời.
Ngày nhập viện thứ 5
Sau khi từ phòng xạ trị về lại bệnh phòng, y tá nhận thấy cô hay nhăn mặt có vẻ đau khi xoay trở người, đặc biệt là khi nằm nghiêng về bên trái. Tuy nhiên, khi xoay sang thế nằm ngửa thì cô có vẻ đỡ đau hơn.
Chiều hôm đó, y tá A nói với y tá B trong phiên giao ban: "Đây là đau thường gặp do ung thư, cần nói với bác sĩ để xử trí".
Bác sĩ trực tối hôm đó có đến xem nhưng phải lúc cô đã thiu thiu ngủ nên không khám gì thêm, chỉ kê thuốc giảm đau khi cần dùng và để lại tin nhắn nhờ mời nhóm bác sĩ chuyên về chăm sóc giảm nhẹ đến hội chẩn/góp ý.
Sáng hôm sau, nhóm bác sĩ khoa chăm sóc giảm nhẹ ghé bệnh phòng và đề nghị kê thêm thuốc giảm đau dòng opiods như morphine (là nhóm thuốc giảm đau loại mạnh).
Cùng chiều hôm đó...
Cơn đau của bệnh nhân trở nặng hơn khi đang được di chuyển lên bàn xạ trị.
Anh kỹ thuật viên chạy đến kiểm tra thì thấy tay bên trái của cô bị sưng to. Anh vội báo cho bác sĩ.
Hình ảnh X quang chụp ngay lúc đó cho thấy bệnh nhân đã bị gãy xương cánh tay trái, phía gần vai. Có lẽ do di căn xương đã làm xương yếu và gãy trong lúc xoay trở tư thế.
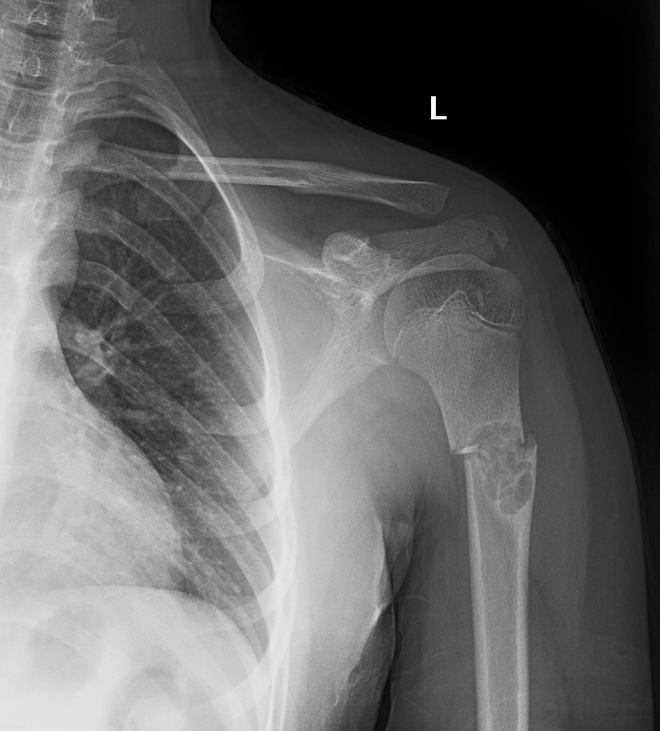
Minh họa xương gãy bệnh lý do khối u trên X quang
Bệnh nhân được xử trí tiếp bằng băng bột cố định vai và phải nằm viện thêm một tuần do bệnh viện tuyến dưới không thể xử trí tiếp.
Lỗi sai đến từ đâu?
Đây là một ca bệnh cho thấy các y bác sĩ của cả 2 khoa (khoa Hô hấp và khoa Chăm sóc giảm nhẹ) đã "để vuột mất" chẩn đoán gãy xương bệnh lý.
Ung thư phổi là một loại ung thư dễ di căn xương trong giai đoạn muộn, với tỉ lệ 30%-35% theo một số báo cáo. Những sự cố liên quan tới xương như gãy xương có thể rất nghiêm trọng, ảnh hưởng trực tiếp tới chất lượng cuộc sống của người bệnh.
Trong câu chuyện này, việc bệnh nhân bị di căn não, gặp khó khăn trong giao tiếp là một yếu tố dẫn tới chẩn đoán muộn, nhưng những lỗi sai do nhân viên y tế cũng đã góp phần dẫn tới hậu quả đáng tiếc.
Y tá A, y tá B, bác sĩ trực, bác sĩ chính và nhóm bác sĩ chuyên khoa chăm sóc giảm nhẹ đều chỉ nghĩ đến "Đau do ung thư" và không thu thập thêm những thông tin khác để suy xét, phân biệt các nguyên nhân khác.
Đây là một lỗi hay gặp có tên tiếng Anh là "Diagnosis Momentum", tạm dịch là "Chẩn đoán theo đà"; hiện tượng một người nghĩ tới tên bệnh nào đó và những người khác cũng chỉ hướng theo đó để tìm cách khẳng định bệnh trạng đó mà bỏ qua những khả năng khác. Nó còn gọi là một dạng của "Hiệu ứng mỏ neo", một người tình cờ "thả neo" và thế là cả đoàn tàu cứ theo đó đi... lên ruộng!

Ảnh minh họa sai sót do hiệu ứng mỏ neo
Trong ca này, cũng cần nói thêm một cái xui cho bệnh nhân là do cô sắp chuyển viện nên nhân viên y tế đã không dành đủ thời gian cân nhắc lại. Rốt cuộc, anh kỹ thuật viên xạ trị không nằm trong nhóm bị mờ mắt bởi cụm từ "Đau do ung thư" đã phát hiện ra vấn đề nhờ trực tiếp xem xét chỗ đau của người bệnh!
Cách giảm lỗi sai
Câu chuyện nói trên ám chỉ rằng trong y khoa, chẩn đoán có thể sai một cách... ngớ ngẩn từ một ý tưởng bâng quơ của ai đó.
Để tránh lỗi sai do "thả neo" nhầm, nhân viên y tế cần thu thập đủ thông tin của người bệnh qua việc hỏi bệnh và thăm khám. Cần hạn chế việc dựa vào trực giác mà nên phân tích thấu đáo, khách quan những vấn đề của người bệnh.
Để tránh hiện tượng "chẩn đoán theo đà", mỗi bác sĩ cần tự mình suy nghĩ thêm dựa trên bằng chứng chứ không nên bám vào suy diễn của những bác sĩ đi trước. Đây là xu hướng hay gặp, cần lưu ý ở những bác sĩ trẻ không quen suy nghĩ độc lập, hay không dám làm khác với ý kiến của bác sĩ có vai vế hơn trong khoa.
Việc nói lên suy nghĩ trái chiều của mình cũng rất quan trọng để toàn nhóm chăm sóc có cái nhìn rộng hơn, khác hơn về sự việc, qua đó gợi mở thêm thảo luận để mang lại lợi ích cao nhất cho người bệnh.
Thông tin thêm
Trong một nghiên cứu của BMJ Quality & Safety, người ta ước tính rằng hơn 12 triệu người Mỹ bị bác sĩ chẩn đoán sai mỗi năm!
Mạng lưới An toàn Bệnh nhân của Bộ Y tế và Dịch vụ Nhân sinh Hoa Kỳ ước tính rằng khoảng 75% các lỗi chẩn đoán có liên quan tới sai sót do nhận thức như "hiệu ứng mỏ neo" nói trên. Khi y bác sĩ bận rộn, như trong khoa cấp cứu, những sai sót này có xu hướng xuất hiện thường xuyên hơn do bác sĩ phải vội vã chuyển từ bệnh nhân này sang bệnh nhân khác không thể lùi lại một vài bước để đánh giá công việc của họ.
BS. TS. Phạm Nguyên Quý
Khoa Ung thư Nội khoa, Bệnh viện Kyoto Miniren, Đại học Kyoto
Trưởng Dự án Y học cộng đồng
Y học cộng đồng là dự án thiện nguyện do nhiều bác sĩ trong và ngoài nước chung tay xây dựng với sự hỗ trợ của nhóm CNTT và hơn 200 cộng tác viên.
Website https://yhoccongdong.com/ tổng hợp và chuyển tải thông tin cơ bản, quan trọng về nhiều loại bệnh, cách điều trị và phòng tránh giúp cộng đồng giữ gìn sức khỏe. Những thông tin này luôn tham khảo tài liệu dành cho bệnh nhân uy tín ở Anh, Nhật, Mỹ để đảm bảo tính xác thực và tính hệ thống.
Tài liệu tham khảo
Croskerry P. The importance of cognitive errors in diagnosis and strategies to minimize them. Acad Med. 2003;78(8):775-80.
Katakami N, et al.Prospective study on the incidence of bone metastasis (BM) and skeletal-related events (SREs) in patients (pts) with stage IIIB and IV lung cancer-CSP-HOR 13. J Thorac Oncol. 2014;9(2):231-8.
https://www.emra.org/emresident/article/weighed-down-by-words-how-to-recognize-and-avoid-anchoring-bias/
https://radiopaedia.org/cases/pathological-fracture-of-humerus?lang=gb






