"Điều kì diệu" viện 108
Ngày 03/1/2020, khi vào cấp cứu ở Bệnh viện TƯQĐ 108, bệnh nhân trong tình trạng rất nguy kịch. Ông bị băng chuyền máy tải gạch cuốn và đè ép trực tiếp lên tay trái khiến toàn bộ phần cánh tay, khuỷu tay và 1/3 trên cẳng tay bị dập nát, cả 3 dây thần kinh chi phối cũng bị nhổ đứt hoàn toàn và bị giằng giật mất đoạn dài hơn 15cm kèm theo gẫy xương và sai khớp phức tạp vùng cánh tay và khớp khuỷu…
Sau khi cứu bệnh nhân qua cơn hiểm nghèo, các bác sĩ ở khoa Chấn thương chi trên và Vi phẫu thuật đã tiến hành điều trị tích cực cho bệnh nhân với 3 lần mổ trong 3 tuần để cố giữ lại cánh tay cho bệnh nhân.
Nhưng tình trạng ngày càng trở nên vô vọng vì vùng khuỷu tay và các khối cơ vùng cánh tay của bệnh nhân đã bị hoại tử quá nặng và tiếp tục tiến triển. Ngoài ra, do bị nhiễm trùng cánh tay và giằng giật mất đoạn lớn cả 3 dây thần kinh quay, trụ, giữa nên nếu có cố giữ được đi chăng nữa thì toàn bộ tay trái cũng chỉ như que củi khô dính vào thân thể vì hoàn toàn không có chức năng gì và chỉ làm cho bệnh nhân vướng víu thêm, mà đặc biệt là gây ra đau đớn cho bệnh nhân.
"Chúng em xin cắt cụt ca này vì đây coi như là sự giải thoát cho bệnh nhân khỏi nguy cơ nhiễm khuẩn nhiễm độc vì nếu không cắt sẽ gây ảnh hưởng trực tiếp đến tính mạng bệnh nhân", đây chính là nội dung báo cáo của các bác sĩ lên GS.TSKH.TTND Nguyễn Thế Hoàng - Phó Giám đốc phụ trách Ngoại khoa của bệnh viện.
Giáo sư Hoàng đề nghị để ông trực tiếp đọc hồ sơ bệnh án và thăm khám lại tình trạng của bệnh nhân. Khi nhìn thấy ông, người bệnh rơm rớm nước mắt và nói về mong muốn lớn nhất lúc này của cả gia đình: "Mong bác sỹ hãy cắt cụt tay cho tôi càng sớm càng tốt!"
"Nhưng nếu cắt cụt, gia đình tính làm gì với phần phải bỏ này?" Bác sĩ Hoàng đã cùng trò chuyện với bệnh nhân và người nhà. Thông thường chi thể sau khi bị cắt tháo, sẽ phải thiêu hủy bằng cách đốt hoặc chôn theo quy định chung về rác thải y tế. Tuy nhiên ở trường hợp này, do phần bàn tay vẫn tương đối lành lặn nên "nếu có thể sử dụng để ghép cho người khác, gia đình mình có đồng ý không?"
Chẳng một chút băn khoăn cả gia đình thống nhất rằng cánh tay chỉ có bỏ đi thôi, "nếu làm phúc được cho người nào đó chúng tôi rất sẵn sàng".
***
Suốt 4 năm qua, anh Phạm Văn Vương rất hạn chế giao tiếp với người ngoài. Hễ ra khỏi nhà đến bất kỳ đâu, Vương đều mặc áo dài tay. Từ ngày anh bị tai nạn mất một bàn tay, vợ anh phải cố chọn quần áo có khuy bấm hoặc có chun để chồng dễ mặc. Chị trở thành bàn tay trái của anh trong mọi việc, từ lúc tắm gội cho đến cả khi 2 vợ chồng lên xe máy đi làm…
Con trai đầu của Vương từ ngày mới lên 2 đã phải làm quen với việc bố mình không còn bàn tay. Hồi được theo mẹ ra viện thăm bố, lần đầu nhìn thấy một bên tay bị băng trắng xoá của bố, thằng bé sợ không dám lại gần. Mãi về sau, khi đã dám ngồi vào lòng bố thì nó hỏi luôn một mạch: "Tay của bố đâu? Bố bị thế nó có mọc lại không? Bao giờ thì mọc lại?"…
"Lúc bấy giờ thật sự em không biết trả lời thế nào! Mãi rồi nó cũng quen. Ở nhà cái gì mà em không làm được thì nó đều bảo: "Bố để đấy! Con làm cho!" Nó toàn mở nắp chai cho bố uống nước. Lúc ở nhà ăn cơm em hay phải lấy cái hộp cao cao để kê bát lên, tay cầm đũa ăn, vì em không quen ăn thìa. Đến bữa ăn cơm là tự nó đi lấy hộp để kê bát cho bố. Trẻ con nó nghĩ được như thế chứng tỏ nó rất… tâm lý. Năm nay nó bắt đầu đi học lớp 1…"
Tuy chưa một lần nói ra, nhưng Vương và vợ luôn mong chờ một cuộc gọi từ bệnh viện. Biết đâu có một ngày người ta sẽ gọi để báo rằng giấc mơ của anh có thể thành hiện thực, rằng có người đã đồng ý hiến tay cho anh rồi…
***
Năm 2008, các hãng truyền thông quốc tế đều đồng loạt đưa tin về ca phẫu thuật ghép hai cánh tay được thực hiện tại Bệnh viện ngoại khoa Rechts der Isar của Trường ĐHTH Munich, CHLB Đức. PGS.TS Nguyễn Thế Hoàng lúc đó đang chuẩn bị bảo vệ luận án Tiến sỹ Khoa học đã được thầy của mình - GS.TSKH E. Biemer, tổng chỉ huy ca mổ đó - mời tham gia với tư cách là 1 trong 5 phẫu thuật viên chính. Ca mổ thành công và đi vào lịch sử y học thế giới với ghi nhận là ca ghép hai cánh tay đồng loại từ người cho chết não đầu tiên trên thế giới.
"Tôi đã nói với thầy mình rằng, tôi sẽ phải làm được cái gì đó cho nhân dân Việt Nam", bác sĩ Hoàng nhớ lại rất nhiều dự định, khao khát đã nhen nhóm lên trong ông từ ngay sau khi ca mổ ở Munich thành công.
Năm 2013, sau khi trở thành người Việt Nam đầu tiên và là người châu Á thứ tư được nhận Giải thưởng khoa học Friedrich Wilhelm Bessel-Forschungspreis danh giá của CHLB Đức trao tặng, PGS.TSKH Nguyễn Thế Hoàng đã lựa chọn trở về Việt Nam cống hiến, từ chối rất nhiều lời hấp dẫn ở lại Đức làm việc.
"Tôi đã nhận được rất nhiều câu hỏi từ phóng viên nước ngoài rằng tại sao lại từ chối cơ hội này? Tại sao lại về Việt Nam?" Hồi đó, bác sĩ Hoàng đã nói rõ rằng nếu sống ở Đức, chắc chắn ông sẽ rất cô đơn. Nhưng điều quan trọng nhất nằm ở chỗ: "Tôi còn rất nhiều dự định, khao khát cống hiến ở đất nước tôi. Ghép chi thể và tạo các tổ chức sống mới qua tân tạo tuần hoàn để cứu chữa cho đồng đội, cho bệnh nhân Việt Nam luôn là những nhiệm vụ mà tôi cần phải thực hiện".
Tháng 1/2020, cơ hội cho một trong những giấc mơ dài ấy của bác sĩ Hoàng mới bắt đầu xuất hiện khi người hiến chi và người nhận ghép có sự tương thích cả về hình thái lâm sàng và hệ miễn dịch gần như tối ưu. Tuy nhiên, để những giấc mơ ấy trở thành hiện thực, để cái bắt tay lịch sử giữa 3 người có thể xảy ra, cần cả đến sự dũng cảm của rất nhiều người tiên phong…
Sáng sớm ngày 25 Tết Canh Tý, sau khi làm thủ tục và đóng tiền nhập viện, Vương chỉ còn mười mấy triệu đồng trong người. Một bác sĩ khoa Chấn thương Chi trên và Vi phẫu thuật của bệnh viện tiếp nhận, đưa Vương đi làm các xét nghiệm cần thiết. Vương kể "Căn bản đi từ nhà đến Viện em cũng không kịp cầm nhiều tiền, chi phí xét nghiệm hết 21,5 triệu đồng. Thấy thế bác sĩ bảo, thôi em đưa 10 triệu đây, còn đâu anh bù cho rồi lúc nào tính sau."
Hơn 1 tháng sau ca mổ, Vương vẫn chưa được ra khỏi phòng vô trùng để gặp người bác sĩ đã đóng giúp anh 11,5 triệu đồng ấy. Nhiều khi nghĩ lại Vương vẫn tủm tỉm cười, "Bác sĩ viện này đúng thật tốt tính. Đóng tiền cho bệnh nhân làm mà không biết có ngày lấy lại được mười mấy triệu đó không?"
Ngày hôm sau, thành viên trong nhóm ghép chi thể gọi điện cho Giáo sư Hoàng và reo lên: "Ôi anh ơi, ca này xét nghiệm miễn dịch đúng dự đoán của mình luôn. Kết quả xét nghiệm hòa hợp HLA là 3/6 và phản ứng Cross-Match âm tính. Ca này mình hoàn toàn có thể ghép được."
Các bộ phận khẩn trương hoàn thiện hồ sơ cho bệnh nhân vào viện. Không khí gấp gáp cũng không át nổi cảm giác rưng rưng của y bác sĩ khoa Chấn thương Chi trên và Vi phẫu thuật, đây là lần đầu tiên trong đời họ làm hồ sơ với nội dung ghép chi thể đồng loại lấy từ người cho còn sống. Khi công tác chuẩn bị vừa xong, một cuộc hội chẩn cấp cứu được khởi động trong toàn bệnh viện ngay chiều ngày 26 Tết Canh Tý và trực tiếp Giám đốc bệnh viện chủ trì.
"Cũng có những ý kiến phản biện và những ý kiến bàn vào bàn ra vì lo lắng", GS.TS.Thầy thuốc nhân dân Mai Hồng Bàng - Giám đốc Bệnh viện nhớ lại. Trong buổi hội chẩn các chuyên gia đều phát biểu ý kiến của mình, người đồng thuận, người còn băn khoăn. Vấn đề nằm ở chỗ, toàn bộ cánh tay người hiến hiện đang bị hoại tử cơ. Cả cánh tay bị nhiễm trùng như vậy thì không ai dám nói rằng bàn tay ghép vẫn còn hoàn toàn nguyên vẹn và chưa bị bội nhiễm.
Bệnh nhân Phạm Văn Vương đang là người khoẻ mạnh, chỉ thiếu mỗi cẳng tay và bàn tay. Nếu ghép cho bệnh nhân một cẳng - bàn tay đã bị nhiễm trùng và gây ra nhiễm trùng toàn thân cho bệnh nhân thì sao? Liệu tính mạng người nhận có bị đẩy đến chỗ nguy kịch hay không?
"Những giả thiết rất tồi tệ được đưa, tuy nhiên những chỉ số y sinh lại đứng về phía chúng tôi", Giáo sư Bàng chia sẻ. Tất cả các số liệu đánh giá về nguy cơ nhiễm khuẩn của bệnh nhân tại thời điểm đó hoàn toàn trong giới hạn cho phép. "Trước khi bước vào một ca phẫu thuật, thực sự không ai dám nói chắc điều gì là 100%, nhưng chúng tôi có đầy đủ cơ sở khoa học để tin rằng nguy cơ nhiễm khuẩn chi là tối thiểu. Đặc biệt trong quá trình can thiệp phẫu thuật, chúng tôi sẽ làm thật tốt công tác kiểm soát nhiễm khuẩn và cách ly vùng nhiễm khuẩn một cách tối đa để làm sao nguy cơ nhiễm khuẩn cho cả người cho và nhận là nhỏ nhất", Giáo sư Hoàng đã phát biểu như vậy trước hội đồng.
Nhưng ngoài nguy cơ nhiễm trùng, bệnh nhân còn phải đối diện với quá trình dùng thuốc chống thải ghép kéo dài. Một ý kiến vang lên khiến cả hội trường như tăng thêm phần căng thẳng. "Phải nhớ rằng ca bác sĩ Hoàng mổ ở bên Đức là ca mổ ghép chi thể đồng loại từ người cho chết não và vô trùng. Ở đây chúng ta đang bàn về ca lấy chi thể từ người cho sống để ghép. Đây là kỹ thuật chưa từng được ghi nhận trong mọi y văn thế giới tính cho đến lúc này. Ta nên học hỏi kinh nghiệm của nước ngoài trước, nhưng đã ai làm như mình đâu mà có kinh nghiệm để học? Chúng ta đã sẵn sàng để đi tiên phong trên thế giới về một kỹ thuật chuyên sâu và rất khó thực hiện như thế này chưa? Nếu thất bại thì sao?...
Quá nhiều câu hỏi đặt ra vì chưa từng có lời giải.
Trong tình huống căng thẳng ấy, quyết định của Giám đốc bệnh viện là rất quan trọng, vì ông không chỉ là người hiểu hết tất cả khó khăn, thách thức mà còn phải chịu mọi trách nhiệm trước bệnh nhân. Đồng ý hay không đồng ý cho làm đều là điều không hề dễ dàng đối với Giáo sư Bàng: "Khi quyết định đồng ý chủ trương cho thực hiện ca phẫu thuật, đồng nghĩa với việc trách nhiệm đổ trên đầu tôi rất lớn. Bỗng nhiên tôi rước một mối lo, một cục nợ to đùng vào đúng ngày 27 Tết, ngày làm việc gần như cuối cùng trong năm, ngày mà ai cũng đang phấn khởi đi mua sắm…"
Nhưng nếu chỉ vì lo cho mình, sợ hãi cho riêng bản thân mà gạt bỏ mọi công sức, kinh nghiệm, trí tuệ, năng lực, tâm huyết của cán bộ nhân viên mình, gạt bỏ đi mọi ước mơ, hy vọng của bao nhiêu người ư? Câu hỏi ấy đã được Giáo sư Bàng trăn trở và đưa ra ngay trong buổi hội chẩn. "Tôi biết anh Hoàng trăn trở suốt 12 năm một giấc mơ như này rồi chứ. Hôm đó tôi chỉ nói rằng, mình cân nhắc tất cả các yếu tố nguy cơ, những thuận lợi, những khó khăn và tất cả mọi vấn đề liên quan đến ca ghép này. Nếu chúng ta không làm thì chúng ta sẽ mất đi một cơ hội mà không biết bao giờ người bệnh của chúng ta mới có lại ở lần sau.
Anh em thấy Giám đốc quyết tâm nên cũng rất tự tin và phấn khởi.
"Thật ra tôi hoàn toàn tự tin vào đội ngũ của mình. Mình bây giờ phải khẳng định bản lĩnh của tất cả các thầy thuốc bệnh viện TƯQĐ108 trong trận tuyến khó khăn này", Giáo sư Bàng khẳng định. Từ đây, ca mổ trở thành nhiệm vụ mà các chiến sĩ áo trắng ở viện phải thực hiện và phải thực hiện thành công.
"Nói vậy nhưng tôi vẫn dặn anh Hoàng khi lấy tay ra, rửa thật sạch sẽ bằng các dung dịch chuyên dụng và phải đánh giá chuẩn xác lại xem chi ghép liệu có bị nhiễm trùng hay không? Nếu không chắc chắn là phải dừng ngay cuộc mổ.
Thậm chí chúng tôi còn phải tính đến cả phương án theo dõi và xử lý nếu có tình trạng nhiễm trùng tại chỗ và nhiễm trùng toàn thân xảy ra… Chỉ cần phát hiện thấy có dấu hiệu nhiễm trùng và hoại tử chi ghép là lập tức tháo bỏ ngay bàn tay, đồng thời điều trị kháng sinh liều cao để cứu tính mạng bệnh nhân. Chính vì vậy, việc theo dõi sát sao bệnh nhân sau mổ là cực kỳ quyết liệt và tích cực. Tôi còn trêu đùa anh Hoàng là, trong 10 ngày đầu cần phải theo dõi thật sát sao, mà đằng nào ông cũng cắm chốt ở đây, thôi coi như ông trực Tết thay cho cả Ban giám đốc luôn nhé. Nhưng thực tế thì cả Ban giám đốc đã trực cùng anh trong suốt những ngày cân não đó".
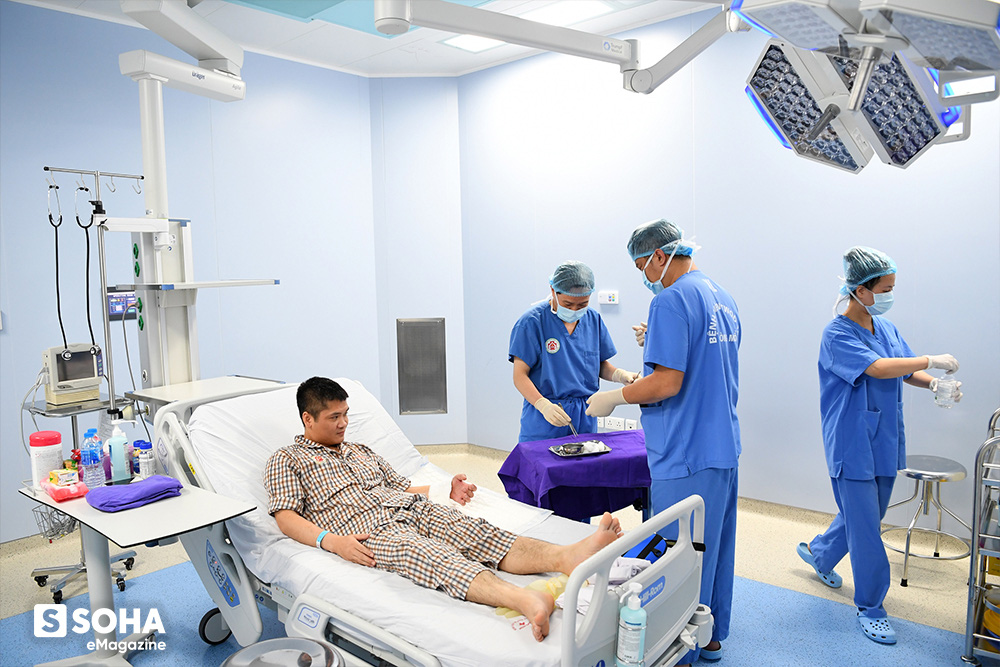
9h sáng ngày 27 Tết, anh Vương lên bàn mổ để các bác sĩ gây mê... 9h tối hôm đó, Vương mở mắt ra, "nhìn thấy bàn tay đã ghép xong là sướng, vui!". Cả đêm ấy Vương chỉ mải ngắm bàn tay vừa được ghép vào, được máu tưới hồng tươi. Mãi đến hôm sau, bệnh nhân mới bắt đầu để ý đến những thứ khác ngoài bàn tay vừa ghép của mình.
Căn phòng vô trùng mà Vương nằm hậu phẫu rộng cỡ hơn 20m2 với rất nhiều thiết bị hỗ trợ điều trị. Chắc là vì không có cửa sổ nên bốn bức tường đều được sơn màu da trời. Anh chưa kịp làm quen với niềm vui mới thì những cơn đau đã ập tới.
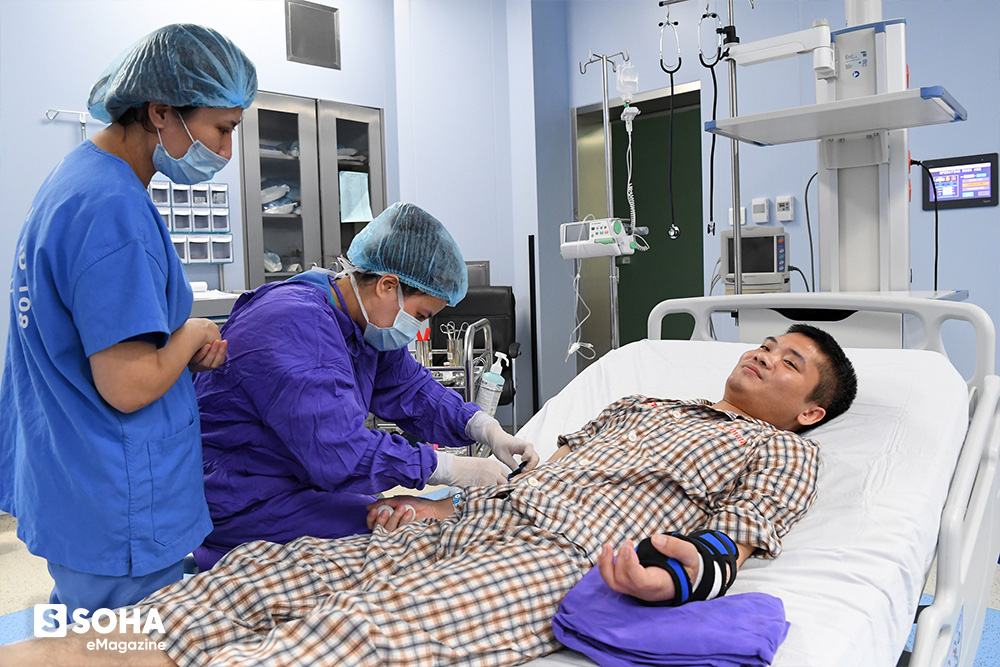
"Ngay ngày thứ 2 hay thứ 3 gì đó khi mà tôi bắt đầu tập vận động các ngón tay cũng là lúc tôi biết thế nào là đau đớn. Vì lúc bấy giờ các bác sỹ bảo phải tranh thủ lúc cơ còn chưa bị dính cần phải tập luyện nhiều để tránh xơ dính cơ và gân. Vậy là tôi cứ liên tục tập ngày, tập đêm. Lúc ngủ mình không tự làm được thì đã có các anh chị điều dưỡng tập giúp cho. Cứ khoảng độ 15 - 20 phút các anh chị ấy lại tập cho một lần. Tuần đầu tiên khó khăn lắm vì đau. Có hôm tập đau lên đỉnh điểm, không muốn ai sờ vào nữa. Đau đến mức đêm đang nằm mà đến giờ các anh chị ấy tập là mình tỉnh luôn. Không nói nên lời chỉ xua xua tay phải, ý là thôi xin đừng tập nữa.
Lúc mình xua xua tay, anh ấy bảo: "Ờ anh biết rồi! Anh sờ vào thấy tay mày giật đùng đùng là anh biết rồi." Thế là anh ấy cũng thôi cho một đêm để nghỉ. Qua được đêm đấy thì đỡ dần, mình lại tiếp tục hành trình tập luyện. Hóa ra ghép xong rồi cũng chưa phải là hết đâu. Nó vẫn chưa thể là tay của mình ngay được, mình cũng phải làm quen, phải dần dần hiểu nó, tập tành với nó, và vun đắp cho nó. Thậm chí là cũng phải dạy cho nó nghe lời mình", Vương vừa tập tay vừa tranh thủ trò chuyện.
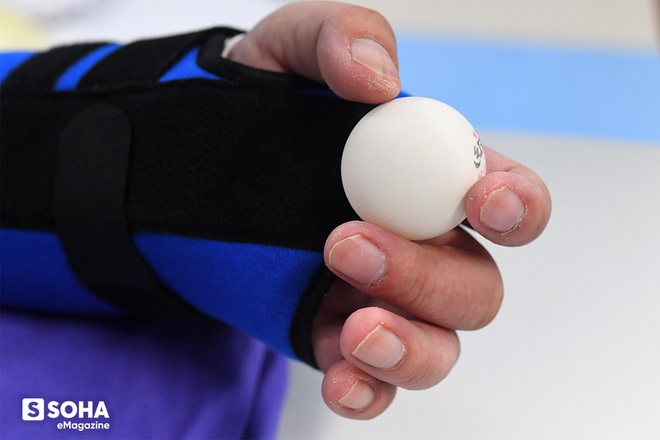
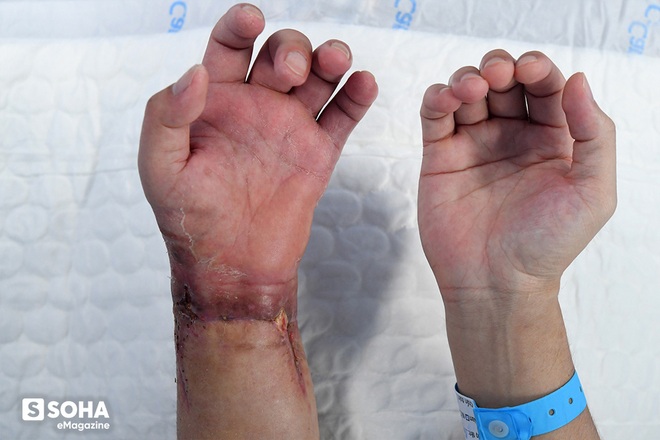
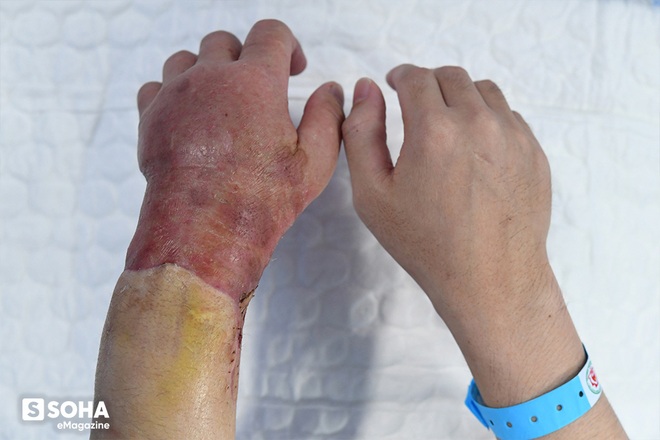
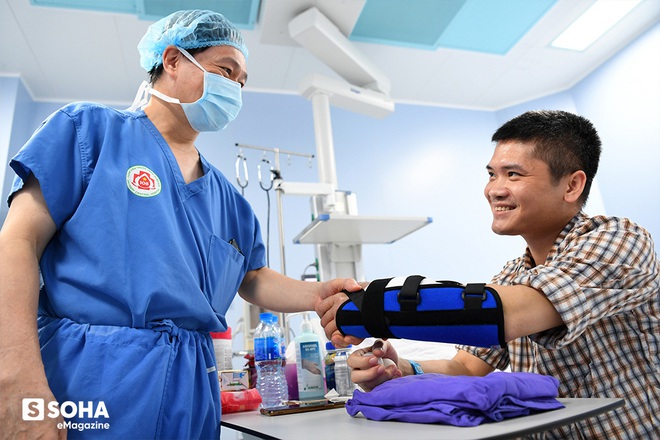
Sau khoảng 1 tháng tập luyện tích cực, đến nay bàn tay trái của Vương đã có thể vận động co duỗi các cơ và cầm nắm thuần thục quả bóng bàn… "Bác Hoàng bảo bây giờ mình tích cực tập cầm quả bóng này đi. Cầm thật tốt thì sau này sẽ tiếp tục cầm đến vật nhỏ hơn", anh khá háo hức với những giai đoạn tiếp theo trong quá trình chinh phục bàn tay của mình.
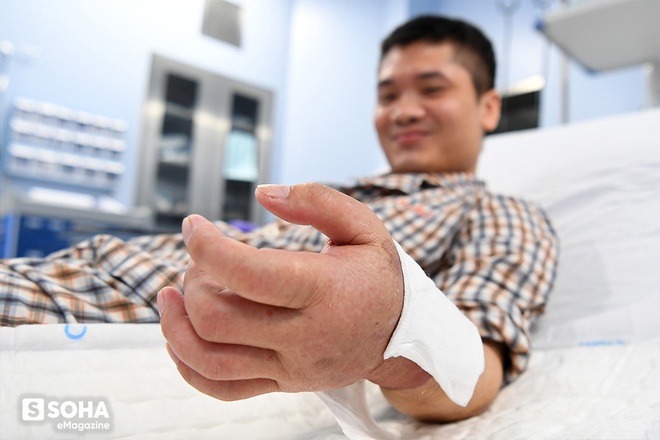
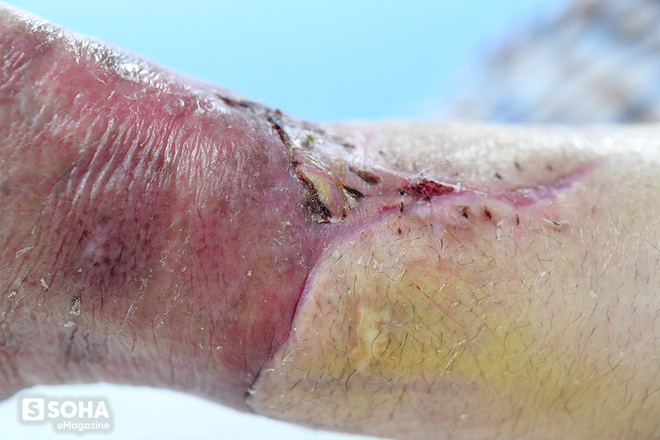
Những hôm đầu vết thương chưa khô, khi tháo băng, bác sĩ yêu cầu Vương quay mặt đi, vì sợ hơi thở cũng có thể gây nhiễm trùng vết mổ. "Thỉnh thoảng em cứ nín thở, tranh thủ liếc cái xong lại quay mặt đi. Thấy mỗi ngày nó một khác. Vết mổ sạch sẽ, khô dần, trông NGON lắm. Ít nữa hết nề thì nó đẹp phải biết."
Sự chuyển biến tích cực thay đổi theo từng ngày đã giúp Vương vượt qua được cảm giác tù túng trong căn phòng vô trùng. "Nằm một mình ở đây dù vẫn có mọi người nhưng mình không được nhìn ra thế giới bên ngoài. Sau mổ 27 - 28 ngày bác sĩ chỉ định đi ghép thêm da vào chỗ nối. Lúc đó người đã khỏe nên mình được tự đi bộ. Thế là dọc hành lang đến phòng mổ có mấy cái cửa sổ nhìn ra ngoài. Lúc đấy hồi hộp lắm mà cũng chỉ dám tranh thủ vừa đi vừa ngóng ra ngoài cho đỡ nhớ..."
Lúc vui nhất là khi gọi điện về cho vợ.
"Ra viện, việc đầu tiên là em sẽ bế con. Vợ em cũng sắp đẻ. Tháng 5 này vợ em đẻ đứa thứ 2. Bây giờ về bế thằng đầu đã. Nó nhớ bố lắm, muốn vào trong này với bố nhưng mà không được vào, chỉ gọi điện qua zalo thôi.
Lúc em khoe tay mới với con, mẹ nó đùa "lắp vào tay của bố rồi nhưng vẫn là tay của người ta". Nó bảo: "Không! Tay lắp vào của bố rồi LÀ CỦA BỐ!"
Đã từng có câu hỏi đặt ra cho Vương rằng: nếu người hiến muốn đòi lại tay thì sẽ thế nào?
- Không! Chả ai đòi được tay của em. Giờ nó là của em rồi đòi làm sao được.
- Bạn hẳn phải yêu nó lắm đấy?
- Vâng! Quý lắm! Chắc không có được lần thứ 2 đâu. Không có bác Hoàng em không bao giờ có ngày hôm nay.
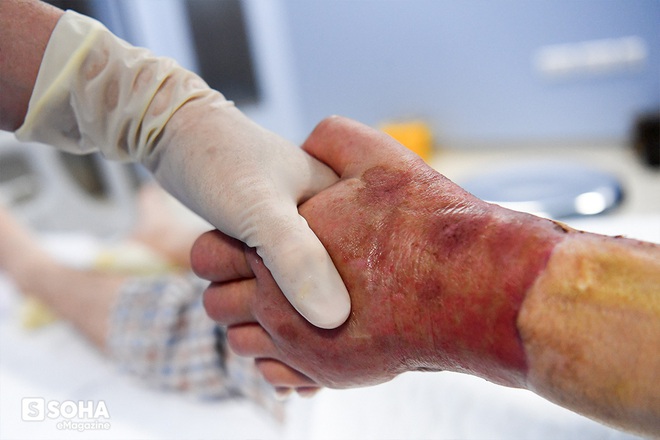
Trong phòng mổ sáng ngày 27 Tết, bác sĩ Hoàng đã chụp lại chùm ảnh bàn tay mà ông sắp ghép cho bệnh nhân. Sau này đưa cho đồng nghiệp xem, mọi người nói rằng đây là CÚ BẮT TAY CỦA 3 NGƯỜI mặc dù trên hình chụp chỉ có bàn tay của ông và bàn tay sắp ghép cho Vương.
Suốt 8 tiếng đầy căng thẳng và cân não khi phải làm việc với từng mạch máu nhỏ li ti ấy, nhiều những ký ức, kinh nghiệm của ca phẫu thuật 12 năm về trước tại Đức lại hiện lên rõ nét trong tâm trí bác sĩ Hoàng: "Thầy tôi nói rằng đó là ca mổ ấn tượng nhất và thách thức nhất trong cuộc đời hoạt động ngoại khoa của ông ấy. Bây giờ nhìn sang ngang một chút, có lẽ ca mổ này cũng là một trong những ca ấn tượng nhất trong suốt 33 năm làm bác sĩ ngoại khoa của tôi. Là vì ca mổ này có nhiều cái rất mới, rất thú vị và đằng sau nó là những câu chuyện rất xúc động".
Các y bác sĩ ở viện cũng nhận xét rằng đây là ca mổ mà từ đầu đến cuối, họ đã dồn hết tâm trí, sức lực và khả năng chuyên môn để thực hiện thành công đến mức hoàn hảo.
Trước đây, đối với các ca ghép tạng lần đầu tiên thực hiện ở Việt Nam, thường trong kíp mổ luôn có chuyên gia nước ngoài hỗ trợ. Các phẫu thuật viên của Việt Nam gần như chỉ được phụ mổ hoặc đứng xem để học hỏi kinh nghiệm.
Nhưng với ca ghép này, những kỹ thuật rất chuyên sâu mà trên thế giới cho đến nay mới ghi nhận có 89 ca thành công, tại khu vực Đông Nam Á chưa có bệnh viện nào thực hiện, và đồng thời cũng là ca ghép chi thể đầu tiên lấy từ người cho sống… lại được thực hiện bởi 100% các y bác sĩ của Bệnh viện TƯQĐ 108.
Thực tế, riêng về kỹ thuật vi phẫu thuật tạo hình và trồng nối chi thể đứt rời, bệnh viện 108 luôn được coi là trung tâm hàng đầu của Việt Nam, và là một trong số các trung tâm ít ỏi trên thế giới đã thực hiện hàng ngàn ca mổ trồng lại chi thể đứt rời. "Suốt 10 năm trời, tôi làm việc trong bệnh viện ngoại khoa thuộc loại lớn nhất nước Đức về Vi phẫu thuật nhưng những ca trồng lại chi thể đứt rời nói chung rất hiếm. Một năm chỉ gặp vài trường hợp. Ở Việt Nam lại khác, bệnh nhân bị đứt rời chi thể gần như ngày nào cũng gặp. Cho nên kinh nghiệm của chúng tôi về trồng ghép chi thể tự thân là rất phong phú. Nhiều bạn nước ngoài còn phải sang học hỏi chúng tôi vễ kỹ thuật này", GS. Hoàng chia sẻ.
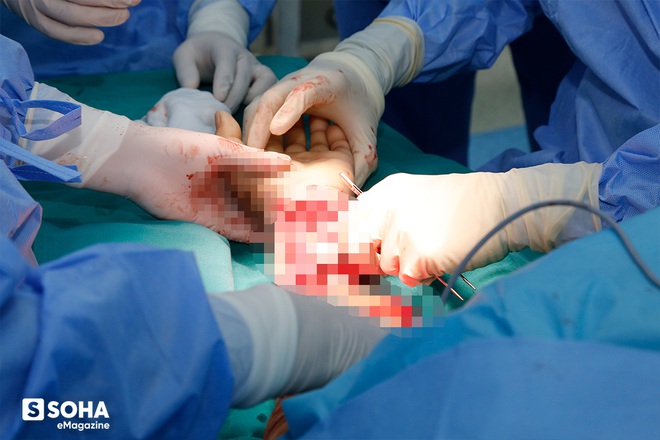
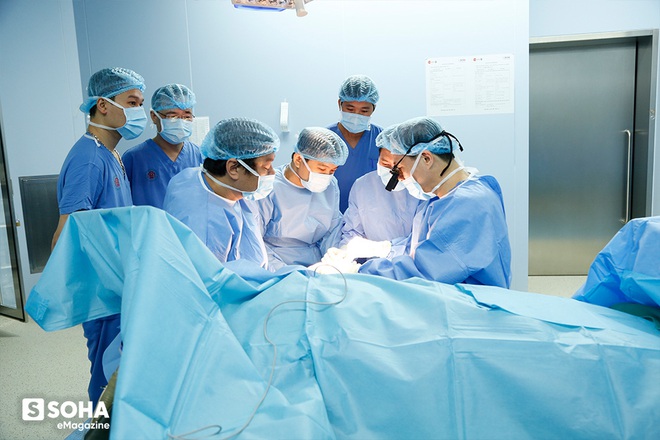
10 giờ sáng ngày 21/01/2020 (tức 27 Tết âm lịch Canh Tý), đường rạch dao đầu tiên của ca mổ ghép tay bệnh nhân Vương bắt đầu. Suốt 8 giờ liền sau đó, kíp mổ làm việc không ngừng nghỉ cho đến khi kết thúc cuộc phẫu thuật vào lúc 6h chiều. Về cuộc mổ ngày hôm đó, GS. Hoàng chia sẻ: "Bọn tôi quen lắm rồi nên có thể làm việc mười mấy tiếng đồng hồ không nghỉ trong phòng mổ. Cũng đã có những ca phẫu thuật trồng lại nhiều chi thể đứt rời mà chúng tôi phải làm việc liên tiếp suốt hơn 30 tiếng không ngừng nghỉ.
Có lẽ ấn tượng nhất với tối là bên mình luôn có những người bạn, những người đồng chí, đồng đội cùng đồng cam cộng khổ chia sẻ, hỗ trợ hết lòng. Bọn tôi làm việc trong căng thẳng như vậy nhưng để không khí nhẹ nhàng hơn và bớt đi cảm giác đói thì mọi người vẫn có thể nói với nhau những câu chuyện cười tếu táo.
Đôi khi tôi cũng đố vui vài câu để các bạn ấy cùng suy nghĩ một chút. Chẳng hạn như, trong một cái hang rất sâu, có 2 con rùa cùng đi vào, 1 con đi trước 1 con đi sau, vào từ 10 giờ sáng, đến 6 giờ chiều (giống như ca mình đang mổ đây) nhưng lại chỉ thấy mỗi 1 con rùa đi ra ngoài. Đố các bạn vì sao? Một cháu rất nhanh nhẹn trả lời chắc con rùa kia bị kiệt sức. Tôi mới bảo, chả biết thế nào nhưng bây giờ đã có bạn nào cảm thấy bị kiệt sức chưa?... Những câu chuyện đại loại như vậy ở phòng mổ nhiều khi giúp chúng tôi bớt căng thẳng đi rất nhiều.
Trong phẫu thuật trồng lại chi thể đứt rời tự thân, thường người ta chỉ cần nối 2 động mạch, 2-3 tĩnh mạch dẫn lưu tốt là đủ để chi thể trồng lại sống được. Tuy nhiên, đối với ca này, vì muốn chắc chắn tránh các nguy cơ tắc mạch sau mổ nên chúng tôi đã cẩn thận nối 2 động mạch và nối 6 tĩnh mạch dẫn lưu kèm theo 2 dây thần kinh quay và trụ ứng dụng kỹ thuật vi phẫu. Đối với dây thần kinh, các bó sợi thần kinh đều được khâu nối rất cẩn thận để chúng áp sát nhau một cách tối đa. Nhờ đó đảm bảo cho việc phục hồi nhanh và tối ưu chức năng vận động, cảm giác của bàn tay sau này".
Mặc dù ghép chi thể là đặc biệt khó do chi ghép có rất nhiều cấu trúc mô khác nhau, tiềm ẩn nhiều kháng nguyên khác nhau với nguy cơ nhiễm khuẩn rất lớn nhưng kể từ sau khi phẫu thuật xong cho đến giờ, bệnh nhân Vương chưa có bất kỳ biểu hiện nhiễm trùng. Diễn biến của bệnh nhân sau ghép là vô cùng thuận lợi. Chỉ có duy nhất một buổi chiều nhiệt độ hơi nhỉnh lên mức 37 độ 2, còn lại luôn giữ ở mức bình thường từ 36,5 - 37 độ.
"Đêm 30 Tết, sau khi dự chúc Tết của bệnh viện thì Vương là bệnh nhân tôi lên thăm trước nhất. Lúc đó khoảng gần 1 giờ sáng, điều đầu tiên tôi nhận được từ bệnh nhân là nụ cười tươi rói. Nụ cười ở giây phút ấy làm tôi cảm động. Nụ cười đó để lại cho mình một ấn tượng đầu năm vô cùng đẹp đẽ", GS. Hoàng nhớ lại.
"Nó gợi về nụ cười của Giáo sư E. Biemer đã dành cho tôi trong lần đầu tiên tôi được gặp thầy ở Đức. Lúc ấy, tôi được giới thiệu là nghiên cứu sinh đến từ một đất nước cộng sản, đã trải qua một cuộc chiến tranh lâu dài với với Mỹ và thắng Mỹ. Giới khoa học ở Đức mà đặc biệt là y khoa chẳng hề biết gì về Việt Nam. Nhiều người thậm chí còn có những suy nghĩ thiếu thiện cảm về Việt nam khi hỏi: thế ở Việt Nam có được phép chụp ảnh nhà cửa và phong cảnh không?
Thế nhưng khi Giáo sư biết tôi vừa từ Hà Nội sang, ông có vẻ rất vui. Ông kể lại với tôi rằng: năm 1972 khi mới 32 tuổi, ông đã từng xuống đường ở Munich để biểu tình chống chiến tranh Việt Nam. "No war in Vietnam". Và rồi tự nhiên ông nói với tôi: "Việt Nam - Hồ Chí Minh". Tôi cảm động chảy nước mắt. Hạnh phúc như là tôi vừa tìm được một người bạn của nhân dân Việt Nam, một người bạn lớn của đời mình.
Đến bây giờ, tôi chỉ muốn nói với thầy của mình rằng, khi mà trái tim tôi còn đập, lá phổi tôi còn thở, trí não còn chưa bị lãng quên thì tôi vẫn còn luôn nhớ đến tình nghĩa, công ơn của thầy. Không có người thầy ấy không bao giờ có tôi ngày hôm nay. Và đúng là nếu không có ca mổ cùng thấy ấy vào năm 2008 thì có lẽ cũng sẽ không bao giờ có được ca mổ như tôi vừa làm cho Vương."
GS.TS Phạm Gia Khánh, Chủ tịch Hội ghép tạng Việt Nam cảm thán về ca phẫu thuật đặc biệt này: "Tôi muốn chia sẻ hai chữ 'tuyệt vời'. Kỹ thuật ghép chi thể đứt rời rất phức tạp, các nước tiên tiến đi trước chúng ta hàng chục năm cũng chưa thực hiện được ca ghép chi thể từ người cho sống. Họ muốn lắm chứ. Tuy nhiên hiếm có cơ hội bệnh nhân chấn thương đứt rời chi vẫn đủ điều kiện để ghép lại. Hơn nữa, không phải cơ sở nào cũng làm được. Quan trọng, nếu không quyết tâm, các bác sĩ không thể chớp được cơ hội ghép chi thể cho người bệnh từ chi thể đã buộc phải bỏ đi của người khác".
Còn bác sĩ Hoàng Anh Dũng - Hội viên Hội Ghép Tạng Hoàng gia Bỉ lại cảm thấy rất may mắn khi được chứng kiến thành quả của các đồng nghiệp Việt Nam ngay trước khi ông bay về Bỉ một ngày. "Tại vì tôi biết lắm chứ, không hề dễ dàng để các anh ấy thực hiện thành công ý tưởng này.
Nhân đây, tôi muốn đề nghị được hợp tác với các bạn để nghiên cứu tiếp về trường hợp này. Đầu tiên ta phải làm rõ ghép chi từ người cho chết não khác với người cho sống như thế nào? Tiếp nữa là cách đây 15 năm tôi tham gia một ca lấy chi phục vụ ghép chi thể ở Bỉ. Nhưng chi đó sau khi lấy ra phải mất tới 4 giờ đồng hồ mới bắt đầu ghép. Vậy mà ở đây, sáng nay tôi có gặp Giáo sư Hoàng thì được biết, thời gian thiếu máu của chi ghép là rất ngắn cho nên tủy xương trường hợp này không bị tổn thương. Các anh ghép xong ca này, vấn đề dung nạp rất tốt. Tôi rất muốn nghiên cứu kỹ bí quyết này.
Đây là bước hoàn thiện kỹ thuật rất lớn, nhất là trong tháng đầu tiên sử dụng thuốc ức chế miễn dịch bằng kháng thể đơn dòng, bệnh nhân không có biểu hiện sốt. Thường các bệnh nhân mà chúng tôi điều trị bằng kháng thể đơn dòng trong 1 - 2 ngày đầu sẽ bị tăng nhiệt độ lên đến 38 - 39 độ. Nhưng ở đây, tôi có hỏi Giáo sư Hoàng thì thấy trong suốt 1 tháng sau phẫu thuật, nhiệt độ của bệnh nhân vẫn duy trì ở mức 36,5 - 37 độ. Chính xác là tôi rất muốn tìm hiểu kinh nghiệm sử dụng thuốc điều trị chống thải ghép của các bạn".
"Thực ra thành công của ca mổ này đã khiến cục nợ tôi mang sinh ra quá nhiều lãi hạnh phúc", Giáo sư Bàng sau khi trút được mọi lo lắng đã ví von như vậy. "Nó vừa có ý nghĩa về mặt khoa học, lại rất ý nghĩa về mặt nhân đạo và nhân văn sâu sắc vì từ đây mang lại cơ hội cho không biết bao nhiêu thương binh được thỏa mãn ước mơ của cuộc đời họ.
Chúng tôi là những bác sĩ quân y. Trong chiến tranh, như anh Hoàng ở chiến trường Campuchia, để cứu chiến sĩ của mình bị dính mìn, phương pháp duy nhất trong bối cảnh chiến tranh ác liệt, thiếu thốn vô cùng đó chỉ có cắt cụt. Dính mìn là cắt cụt, không có cơ hội nào khác vì nguy cơ nhiễm khuẩn ở chiến trường là rất cao. Điều anh ấy mong mỏi suốt bao lâu nay là một ngày nào đó, anh ấy sẽ nối lại tay, chân bằng da bằng thịt cho đồng đội của mình"
Ngay sau ca mổ, bác sĩ Hoàng đã đưa tên người hiến tay cho Vương vào danh sách bệnh nhân chờ nhận chi thể. Bệnh nhân ấy cũng hy vọng rằng, đến một ngày nào đó, ông không chỉ được nhận lại bàn tay đã hiến mà là cả một cánh tay nguyên lành. "Ông ấy rất cảm động với niềm vui của Vương đang có. Và chỉ mơ ước rằng một ngày may mắn, phúc đức như thế sẽ đến với mình".
Điều khiến tập thể lãnh đạo, nhân viên Bệnh viện 108 hân hoan nhất là câu chuyện không chỉ dừng lại ở trình độ kỹ thuật của một ca ghép chi thể đặc biệt, mà là những giá trị nhân văn, tình người, niềm hy vọng gửi gắm trong đó mới thực sự ý nghĩa. "Cá nhân tôi khi nghe bệnh nhân nói, tự nhiên cũng run cả người lên vì cảm thấy xúc động" - bác sĩ Hoàng bồi hồi.